形成外科・泌尿器科・性病科
東京・千葉・大阪・北海道・福岡
- 【クリニックのご案内】
- クリニックは青山院(東京)、船橋院(千葉)、福岡院(福岡)、大阪院(大阪)、札幌院(北海道)があり、いずれも元神医師が診療しております。


更新日:2025/12/24
公開日:2025/12/25

尖圭コンジローマとは、主に性的接触によって感染するヒトパピローマウイルス(HPV)によって起こる代表的な性感染症です。性器や肛門の周囲にイボ状の小さな突起(いわゆる「陰部いぼ」)が現れるのが特徴で、多くの場合、レーザー治療や外科的切除などで治療されます。しかし、ウイルスが皮膚内に潜伏し続けるため、治療後に何度も再発を繰り返す難治性のケースもあります。
そのような場合の治療法の一つとして注目されているのが、インターフェロンの局所療法です。インターフェロンは本来、人間の体内でウイルスと戦う働きを持つ物質で、患部に直接注射することで免疫の力を高め、ウイルスの増殖を抑え込むことができます。難治性の尖圭コンジローマに対するインターフェロン療法は、通常の治療だけでは完全に除去しきれないウイルスに対抗するための新たなアプローチとして期待されています。
この記事では難治性尖圭コンジローマに対するインターフェロン局所療法の治療効果について解説します。

難治性の尖圭コンジローマに対して用いられるインターフェロン(IFN)としては、主に IFN-α(インターフェロン・アルファ) と IFN-β(インターフェロン・ベータ) が報告されています。具体的には、IFN-α2bの製剤である イントロンA®(Intron A)が代表的で、日本では1過去に尖圭コンジローマ治療の適応追加承認を受けています。また、海外の臨床試験では天然型IFN-αの製剤 ウェルフェロン(Wellferon) が使用された例もあります。
一方、IFN-βも難治性疣贅の局所療法に用いられた報告があり、日本では天然型IFN-β製剤の フエロン® などが知られています(主に悪性黒色腫等の適応で使用される製剤ですが、難治性尖圭コンジローマへの応用例があります)。なお、インターフェロンには型I(α/β)以外に型II(γ)もありますが、尖圭コンジローマ治療としてはIFN-γよりもIFN-αやIFN-βの局所療法が中心です。

インターフェロンの局所療法では、通常病変部位への直接注射が行われます。尖圭コンジローマの基底部へ細い針でインターフェロン溶液を注入し、局所でウイルスに対する免疫反応を高める方法です。投与量は使用する製剤力価によりますが、1病変あたり約100万IU(1 MIU)程度を注射する方法が一般的です。
典型的なレジメンとして、週3回の頻度で3~5週間にわたり病変内注射を繰り返すプロトコールが用いられています。実際、ランダム化試験では「100万IUを1病変につき週3回、4週間」投与するスケジュールで効果が検証されています。投与期間中に新生病変がみられた場合は追加で注射することもあります。
局所療法として外用(塗布)によるインターフェロン治療も試みられてきましたが、インターフェロンは分子量が大きく経皮吸収が難しいことから、外用製剤の有効性は注射に比べて限定的です。一部でインターフェロン含有のゲルを患部に塗布する試験も報告されていますが、広く標準治療にはなっていません。したがって、局所免疫療法としては病変部への直接注射が主流になります。
なお、難治症例では局所注射に加えて全身療法(皮下または筋注)を併用することも検討されますが、全身投与は局所投与に比べ効果が劣ると報告されています。投与量・調製について補足すると、日本で尖圭コンジローマ適応のあるイントロンA®製剤では、1000万IU/mL濃度の溶液を調製して病変内に注射するよう添付文書で定められています。例えば1000万IUバイアルを1mLの溶解液で溶かし(最終濃度1000万IU/mL)、それを病変に少量ずつ注入することで各病変に数十万~数百万IU程度が行き渡るイメージです。
週3回注射の場合、患者は少なくとも週に3回来院する必要があり、この点が他の治療法に比べて負担となります。
参照元: msdmanuals.com

インターフェロン局所療法は、難治性の尖圭コンジローマに一定の有効性を示しますが、その完全治癒率は中程度といえます。他の治療で抵抗性を示した症例に対する臨床試験では、約40~60%の患者で病変が完全消失(完全寛解)したとの報告があります。例えば、ランダム化比較試験のメタ解析では局所投与インターフェロン群の完全治癒率44.4%に対し、プラセボ群では16.1%と有意にインターフェロンが優れていました。
別の二重盲検試験でも、インターフェロン注射を受けた疣贅の47%が完全消失したのに対し、プラセボ注射では22%にとどまり、治癒率向上効果が示されています。この試験では非注射の他部位病変まで消退する全身効果も一部で認められており、インターフェロンによる全身的な免疫賦活が示唆されました。一方で、インターフェロン単独では治癒に至らない症例も多く、全ての難治例に万能というわけではないことも強調されています。
尖圭コンジローマはHPV感染症であるため、治癒後の再発(再燃)がしばしば問題となります。インターフェロン療法でも再発を完全に防ぐことは難しく、治癒した病変の約1/3が再発したとの報告があります。上記のプラセボ対照試験では、インターフェロンで消失した疣贅の約33%が後に再発を認めています(対照のプラセボ群では症例数が少ないものの再発0例)。
ただし再発率自体はインターフェロンにより低減できる可能性も示唆されています。あるメタ解析では、局所インターフェロン投与群の再発率は21.1%、プラセボ群は34.2%と報告され、統計的有意差ではないものの再発傾向の抑制が見られています。局所療法に限ればプラセボに比べ有意に再発を減らしたとの解析もあり、一方で全身投与では再発抑制効果が確認できなかったとされています。
総じて、インターフェロン局所療法は再発リスクをやや下げる可能性がありますが、それでも再発は珍しくなく、長期的な経過観察が必要です。実臨床的には「視診上治癒しても3か月以内に約25%が再発する」ことが知られており、インターフェロン治療例もこの一般的傾向に大きくは逸脱しません。したがって、治療終了後も少なくとも3~6か月程度は定期フォローして再発の有無をチェックすることが推奨されています。
インターフェロン局所注射を開始してから効果が現れるまでの時間は、病変の大きさや数、患者の免疫状態によります。比較的小さな疣贅では数日から1~2週間で縮小が始まる例もあり、一方で多発病変では4~6週間の注射期間を経てようやく消退するケースもあります。標準的なプロトコール(3~5週の治療)で効果が不十分な場合、延長して8週間程度まで継続投与された報告もあります。
もっとも、効果がなければ漫然と続けず他治療への切り替えも検討されます。現場の印象としては、治療開始後1か月以内に何らかの縮小傾向が見られれば奏功期待が持て、逆に1か月で全く変化がない場合はインターフェロンへの反応性が低い可能性があります。

インターフェロンの病変内注射療法は、低用量・局所投与であるため全身的な副作用は比較的少なく、安全に施行できる治療法です。最も一般的な副反応は注射部位の疼痛で、注射時やその後しばらく患部にヒリヒリした痛みを感じる患者が多いです。これはインターフェロン自体の刺激および注射行為によるもので、一過性であり通常は鎮痛処置を要しません。
また、注射部の発赤や腫れが見られることもありますが、大半は軽度で自然軽快します。注射に際し局所麻酔を併用することも可能ですが、病変数が多い場合など麻酔自体が負担になることから、通常はそのまま少量ずつ注射します。
インターフェロン製剤は高用量を全身投与するとインフルエンザ様症状(発熱、倦怠感、筋肉痛、頭痛など)を起こすことが知られています。しかし尖圭コンジローマに用いる局所療法では投与量が少なく、血中移行も限局的なため、全身症状はあまり顕著に現れません。臨床試験でも「インターフェロンは無毒性で忍容性が高く、注射時の一過性疼痛以外の重篤な副作用は観察されなかった」と報告されています。
実際、低用量療法では発熱や倦怠感などが生じても軽度で一過性であり、治療継続不可能なケースは稀です。海外のレビューでも、尖圭コンジローマ治療におけるインターフェロンは「概ね良好に耐容される」と結論付けられています。
非常に稀ではありますが、インターフェロン療法で注意すべき副作用としてうつ症状や間質性肺炎などがあります。これらは主に慢性肝炎などで高容量長期投与した場合の報告であり、尖圭コンジローマへの短期局所投与で発現することは極めてまれです。とはいえ、精神疾患の既往がある患者ではインターフェロンによる気分変調に注意し、治療中に著しい抑うつ症状が出現した場合は中止を検討します。
また、自己免疫疾患を悪化させる可能性も指摘されており、自己免疫疾患合併例では慎重投与が望まれます。ただ、これらはいずれも特殊な状況で、一般的にはインターフェロン局所療法の安全性は高いと考えて差し支えありません。

尖圭コンジローマ治療の第一選択肢の一つであるイミキモド5%クリーム(商品名ベセルナ®)は、患者自身が患部に塗布する免疫増強剤です。イミキモドは局所でIFN-αや各種サイトカイン産生を促しHPV排除を助けますが、その完全治癒率は約37~54%と報告され、インターフェロン局所注射の治癒率36~63%とおおよそ同程度の有効性を示しています。イミキモドの利点は在宅で自己治療できる点と、広範な病変にも塗布できる点です。
一方で難治例では効果不十分なこともあり、そうした場合にインターフェロン注射が検討されます。副作用面では、イミキモドは局所の皮膚炎症状(発赤、掻痒、びらん、灼熱感など)が高頻度ですが、全身的な副作用はほとんどありません。またイミキモドは妊婦には禁忌(安全性未確立)であり、妊娠中は物理療法かインターフェロン注射の方が選択肢となります。
液体窒素による凍結療法や電気メス・レーザーによる焼灼・切除術は、尖圭コンジローマ治療で古くから行われる標準的手段です。これら物理的治療は目に見える病変を即座に除去できるため、単発病変であれば治癒率100%(その場では完全除去)と言えます。しかし、問題は再発率の高さで、先述したように治療後3か月以内に約25%が再発するとされています。
実際、外科的にいったん全て取り切っても、数週間~数ヶ月で隣接部位に新生疣贅が生じるケースは珍しくありません。インターフェロン療法は即効性では外科的治療に劣るものの、免疫学的な作用で潜在的なウイルス感染巣を抑え、再発を減らす可能性が利点です。また、繰り返し切除や焼灼を行うと瘢痕(傷跡)形成や疼痛が問題になりますが、インターフェロン注射は組織破壊を伴わないため瘢痕を残しにくい点も長所です。
副作用面では、外科的治療は施術時の痛みのほか麻酔リスク、創部感染のリスクがあります。一方インターフェロン注射では局所麻酔なしでも施行可能ですが、針を刺す痛みは感じます。総合すると、即効性を求める場合は外科的治療、有効性や低再発を狙う場合は免疫療法(イミキモドやインターフェロン)といった使い分けになります。
以上をまとめると、有効性の観点ではインターフェロン局所療法は他の内服・外用・物理療法と比較して極端に優れるわけではなく、治癒率は中程度です。しかし、副作用プロファイルや適用場面に特徴があり、特に他治療で効果不十分な例で再挑戦の手段となり得る点が大きな意義です。

日本において尖圭コンジローマに対するインターフェロン局所注射療法は、公的医療保険の適用外(自費診療扱い)となります。過去にイントロンA®製剤が尖圭コンジローマの効能・効果で承認されていましたが、現在は適応症から削除されており、尖圭コンジローマへの使用はいわゆる適応外処方となります。そのため、実施する場合は患者に自費負担を了承いただいた上で行う必要があります。
費用は製剤費用および施術料が全額自己負担となり、病変の数や投与回数によっては相当高額になる可能性があります。このような事情から、日本でインターフェロン局所療法が実際に行われる頻度は高くなく、標準治療として広く普及しているとは言えません。
日本性感染症学会や日本産科婦人科学会のガイドラインでは、インターフェロン局所療法は一般的推奨治療には位置付けられていません。日本性感染症学会のガイドライン(2020年版)では、インターフェロン療法は、「特に難治性の場合に考慮するが、保険適用ではない」治療法とされています。つまり、標準的治療(第一選択)ではなく、他の治療法で効果がない場合の補助的選択肢という扱いです。

難治性尖圭コンジローマとは、通常の治療(凍結療法、レーザー蒸散、切除、イミキモド外用など)では再発を繰り返したり効果不十分な症例を指します。このような場合、治療戦略としては複数の方法を組み合わせたり、異なる作用機序の療法を試みることがしばしば行われます。インターフェロン局所療法は、まさに他の治療で奏効しなかった難治例における一選択肢として位置付けられています。
日本性感染症学会ガイドラインでも「特に難治性の場合に考慮」すると述べられており、標準治療で効果がない時に検討される治療オプションです。難治例ではHPVに対する宿主免疫が十分に働いていない可能性があり、インターフェロンにより宿主免疫を賦活化してウイルス排除を促すことが期待されます。例えば、HIV感染者の尖圭コンジローマや、巨大コンジローマのような難治症例では、外科的切除後の補助療法としてインターフェロン注射が試みられることがあります。
実際、外科的治療+インターフェロン注射の併用は、単独治療よりも再発率を下げ得るとの報告もあり、難治例への積極的応用が検討されています。レーザー蒸散術で大部分の疣贅を除去し、残存病変や周囲にインターフェロンを週数回注射して完治を狙う、といったプロトコールが一部で行われています。インターフェロン自体、他治療との併用が安全に行えることが確認されており、難治例では組み合わせ治療の一環として位置付けられます。
もっとも、難治例におけるインターフェロン療法の有効性も万能ではなく症例依存です。免疫低下状態ではインターフェロンへの反応性も低い可能性がありますし、逆に免疫応答が健全な若年者ではインターフェロンなしでも自己免疫で自然治癒することもあります。そのため、難治例の治療戦略としては、インターフェロン療法は最後の手段の一つという位置づけになります。
ガイドライン上でも「完全に治癒しない場合には治療方法を変えたり組み合わせたりする」中のオプションとの記載があり、インターフェロン単独に固執するのではなく多角的なアプローチの一環として考慮することが重要です。具体的には、何度も再発を繰り返すケースでは、外科的除去 → イミキモド外用 → 再発部にインターフェロン局所注射と段階的に試みたり、それでも難しければ電気焼灼やレーザー再施行+インターフェロン追加といった形で用いられます。

過去にイントロンA®製剤が尖圭コンジローマの効能・効果で承認されていましたが、現在は適応症から削除されており、かつイントロンA®は製造中止となりました。そこでイントロンA®の現実的な代替製剤として最有力なのはスミフェロン(IFN-α)とベタフェロン(IFN-β)です。これらは従来イントロンAやフエロンで行われていた局所注射療法に近い剤形・投与設計を持ち、病変内注射への応用もしやすいと考えられます。
凍結乾燥品をシリンジ一体型容器で提供する注射剤で、添付溶解液と混和して1mLあたり300万IUまたは600万IUのインターフェロンα溶液となります。もともと皮下または筋注用ですが、調製後の液を病変ごとに少量ずつ局所注入するといった使い方が物理的に可能です。実際に、本製剤を含むインターフェロンα製剤を難治性尖圭コンジローマに病変内注射で用いることが検討されており(保険適用外)、完治しない症例で治療選択肢の一つとなり得ます。
スミフェロンは多様なサブタイプを含む天然型インターフェロンαですが、抗ウイルス・抗増殖作用はインターフェロンα-2製剤(イントロンA等)と同様に期待できます。ただし添付文書上は尖圭コンジローマへの言及はなく適応外使用となる点に注意が必要です。
凍結乾燥バイアル製剤で、付属の溶解液1.2mLで調製すると1バイアルあたり約1mL中に800万IUのインターフェロンβ溶液が得られます(隔日皮下注用量:800万IU/1mLを1回)。この製剤も本来は全身投与(皮下注)用ですが、調製後溶液を病変内に少容量(例:0.1~0.2mL単位)で局所注射することが可能です。インターフェロンβもαと同様に抗ウイルス作用を持つため、尖圭コンジローマでの局所免疫賦活効果が期待されます。
ただし本剤も尖圭コンジローマは適応外であり、保険診療上認められていません。
まとめ
難治例におけるインターフェロン局所療法は、「標準治療では治らない時に試す価値のある治療」です。その位置づけは補完的・救済的であり、第一選択ではありません。しかし一定の症例では有効性が示されており、再発を減らす効果や難治例克服の糸口となることが期待できます。
信頼できるエビデンスと費用対効果の観点から、今のところガイドラインで強く推奨はされていませんが、専門家の間では「どうしても治らない場合の選択肢」として認識されています。今後、より有効な免疫療法やワクチン応用などが発展すれば位置づけも変わる可能性がありますが、現時点では難治性尖圭コンジローマ治療戦略の一助としてインターフェロン局所療法が位置付けられています。
筆者:元神 賢太
青山セレスクリニック/船橋中央クリニック院長/医療法人社団セレス理事長。
1999年慶応義塾大学医学部卒。
外科専門医(日本外科学会認定)。
美容外科専門医(日本美容外科学会認定)。
美容外科医師会理事。
美容外科医・包茎治療・ペニス治療として20年以上のキャリアがある。リパス、リパスGの命名者であり、日本の第一人者。テストステロンブースターサプリ「TB-1」の開発者。
男性向けの性講座Youtube「元神チャンネル」は好評を博している。また、男性更年期障害(LOH症候群)の改善をライフワークとしている。
カテゴリーから探す
人気記事ランキング
記事はありません。
最新記事

20年以上ペニス治療に従事して参りました私が施術からからアフターケアまで
一貫して行いますので、ご安心してください。
当院では元神賢太医師のみが、診療を行っております。
経験の浅いアルバイト医師が手術を行うことは絶対にありません。
「すべての方にご満足いただける医療を提供する」をポリシーに、長年患者様の診療を行っております。
こちらから治療を強要することはございませんので、安心してご相談ください。
東京エリアで治療をご希望の方はこちら
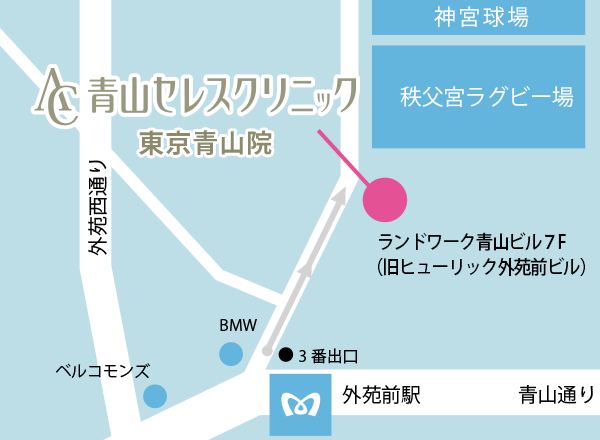
〒107-0061
東京都港区北青山2-7-26
ランドワーク青山ビル7F
(旧ヒューリック外苑前ビル)
責任者:高林洋一
最終学歴:S43年慶応義塾大学医学部卒業
勤務歴:H28年青山セレスクリニック管理者
千葉エリアで治療をご希望の方はこちら
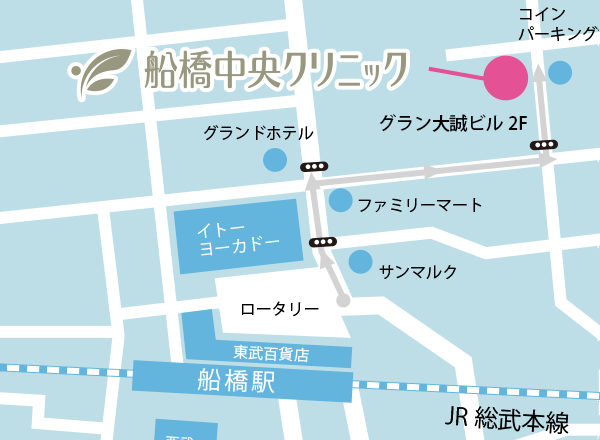
〒273-0005
千葉県船橋市本町6-4-15
グラン大誠ビル 2F
責任者:元神賢太
最終学歴:H11年慶応義塾大学医学部卒業
勤務歴:H15年船橋中央クリニック開業
〒810-0001
福岡県福岡市中央区天神2丁目5−17 プラッツ天神 2階
(提携先 セイコメディカルビューティークリニック福岡院)
フリーダイヤル
 )
)〒530-0001
大阪市北区梅田1-2-2 大阪駅前第2ビル2F
(提携先  )
)
フリーダイヤル
〒063-0812
札幌市西区琴似2条1丁目1-20 琴似タワープラザ2階
(提携先 琴似タワー皮膚科形成外科)
フリーダイヤル